انجاز : تٌقدم نشرة معهد العناية بصحة الأسرة، مؤسسة الملك الحسين، اليوم الخميس، معلومات مهمة عن الثآليل، وهي عبارة عن كتل صغيرة غير سرطانية تنمو على سطح الجلد بسبب عدوى فيروسية.
وتتحدث نشرة المعهد عن كيفية انتشار الثآليل، والأشخاص الأكثر عرضة للإصابة بها، وأنواعها، إضافة إلى كيفية تشخيصها، والتدخلات المتنوعة لعلاجها.
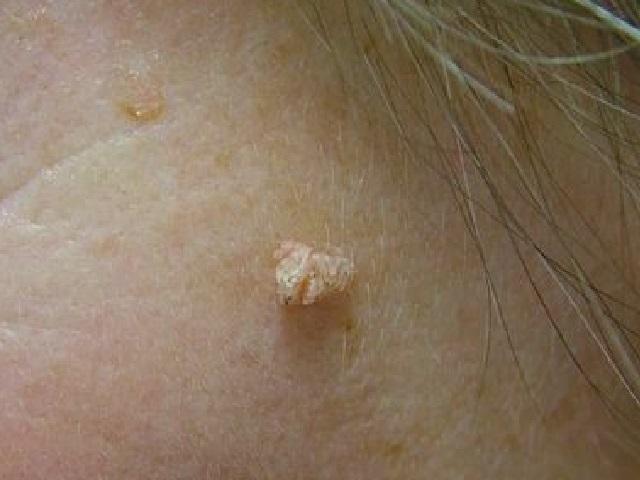
تظهر هذه النموات الصغيرة غير السرطانية عندما يصاب الجلد بأحد الفيروسات العديدة لعائلة فيروس الورم الحُليمي البشري (Human Papilloma Virus). ويحفز الفيروس نموًا إضافيًا للخلايا، مما يجعل الطبقة الخارجية من الجلد سميكة وصلبة في تلك البقعة. في حين أنها يمكن أن تنمو في أي مكان يوجد به جلد، فمن المرجح أن تحدث على اليدين والقدمين والمناطق التناسلية. يعتمد نوع الثؤلول على مكانه وشكله ونوع الفيروس المسبب.
تصيب فيروسات الورم الحُليمي البشري (HPVs) الأنسجة الظهارية للجلد والأغشية المخاطية. هناك أكثر من 200 نوع فرعي متميز من فيروس الورم الحلُيمي البشري؛ يميل بعضها إلى إصابة مواقع محددة في الجسم. يصيب فيروس الورم الحُليمي البشري من النوع 1 عادةً باطن القدم، بينما يصيب فيروس الورم الحليمي البشري من النوع 6 و11 المنطقة الشرجية التناسلية ويسبب الثآليل الشرجية التناسلية.
من هم الأشخاص المعرضون للإصابة؟
نظرًا لأن الجهاز المناعي لكل شخص يستجيب بشكل مختلف للفيروس، فلن يصاب كل من يتعرض لفيروس الورم الحليمي البشري بالثؤلول. وإذا قمت بجرح جلدك بطريقة ما، فمن الأسهل أن يترسخ الفيروس. ولهذا السبب فإن الأشخاص الذين يعانون من أمراض جلدية مزمنة، مثل الأكزيما، أو الذين يقضمون أظافرهم يكونون أكثر عرضة للإصابة بالثآليل.
كيف تنتشر الثآليل؟
الثآليل معدية للغاية وتنتقل بشكل رئيسي عن طريق الاتصال المباشر بالجلد، كما هو الحال عندما تلمس الثآليل ثم تلمس منطقة أخرى من جسمك. يمكنك أيضًا نشرها بأشياء مثل المناشف أو شفرات الحلاقة التي لامست ثؤلولًا على جسمك أو على شخص آخر.
الثآليل الشائعة (Common Warts):
غالبًا ما تظهر هذه الزوائد ذات اللون اللحمي على ظهر اليدين، والأصابع، والجلد حول الأظافر، والقدمين. حيث تكون صغيرة من حجم رأس الدبوس إلى حجم حبة البازلاء وتبدو وكأنها نتوءات خشنة وصلبة. قد يكون عليها نقاط سوداء تشبه البذور، وهي في الواقع جلطات دموية صغيرة، وعادةً ما تظهر في مكان شق الجلد.
الثآليل الأخمصية (في أخمص القدم) (Plantar Warts):
هل تشعر وكأن لديك حصى في حذائك؟ تحقق من باطن قدميك. على عكس الثآليل الأخرى، فإن الضغط الناتج عن المشي والوقوف يجعلها تنمو في جلدك. قد يكون لديك واحد فقط أو مجموعة (تسمى الثآليل الفسيفسائية). نظرًا لأنها مسطحة وقوية وسميكة، فمن السهل الخلط بينها وبين مسامير القدم ومن الممكن تمييز الثآليل الاخمصية عن الأخرى بوجود النقاط السوداء على السطح.
الثآليل المسطحة (Flat Warts):
الجانب الإيجابي لهذه الثآليل هو أنها أصغر حجمًا ولكنها تميل إلى النمو بأعداد كبيرة ، غالبًا من 20 إلى 100 في المرة الواحدة. تميل الثآليل المسطحة إلى الظهورعلى وجوه الأطفال، ومناطق لحية الرجال، وأرجل النساء.
الثآليل الخيطية (Filiform warts):
تبدو هذه الثآليل سريعة النمو على شكل خيوط وشائكة، وفي بعض الأحيان تشبه الفرش الصغيرة. لأنها تميل إلى النمو على الوجه حول الفم والعينين والأنف ويمكن أن تكون مزعجة، على الرغم من أنها لا تؤذي عادة.
الثآليل التناسلية (Genital Warts):
تحصل هذه الثآليل عن طريق العلاقة الجنسية مع شخص لديه هذه الأعراض. قد تبدو مثل نتوءات صغيرة متفرقة بلون الجلد أو مثل مجموعة من النتوءات المشابهة للقليل من القرنبيط على الأعضاء التناسلية. ويمكن أن تنتشر، حتى لو لم تتمكن من رؤيتها. لا تحاول التخلص من الثآليل التناسلية بنفسك؛ قد يكون من الصعب علاجها.
قد تنتقل الأنواع الأخرى من فيروس الورم الحُليمي البشري التي يمكن أن تسبب السرطان عن طريق الاتصال الجنسي أيضًا.
التشخيص:
يتم تشخيص الثآليل من خلال:
– تقييم الطبيب وأخذ السيرة المرضية والفحص السريري.
– في بعض الحالات إجراء خزعة.
قد يلزم إزالة الأورام الموجودة على الجلد والتي لا يمكن تحديدها بشكل نهائي لفحصها تحت المجهر
العلاج:
معظم الثآليل غير ضارة، ولا تحتاج إلى فعل أي شيء، إلا إذا كانت مؤلمة أو محرجة بالطبع. قد يؤدي انتظار اختفاء الثآليل إلى نتائج عكسية، على الرغم من ذلك: قد تكبر الثآليل، أو قد تظهر ثآليل جديدة، أو يمكن نقلها لشخص آخر. ويعتمد العلاج على العمر ومستوى صحة الفرد ونوع الثؤلول. ولكن لا يوجد علاج لفيروس الورم الحليمي البشري، لذلك قد يبقى بعض الفيروس في جلدك بعد اختفاء الثؤلول ثم يعود للظهور لاحقًا.
تشمل الأسباب الشائعة للعلاج ما يلي:
– الألم أو الانزعاج أو الضعف الوظيفي المصاحب.
– قلق المريض من الوصمة الاجتماعية.
– الثآليل المستمرة.
– تثبيط المناعة.
تتوفر مجموعة متنوعة من التدخلات العلاجية. تشمل الأساليب الشائعة:
– الكي الكيميائي أو التدخل الجراحي لإزالة الأنسجة المصابة (على سبيل المثال، حمض الساليسيليك، العلاج بالتبريد، الكانثاريدين، حمض ثلاثي كلورو أسيتيك، الجراحة، الليزر).
– تعزيز الاستجابة المناعية (على سبيل المثال، إيميكيمود، العلاج المناعي الموضعي أو داخل الجلد).
– العلاج المضاد للتكاثر (على سبيل المثال، فلورويوراسيل موضعي، بليوميسين).